5 Diagnostika a léčba onemocnění štítné žlázy
5.1 Úvod
Onemocnění štítné žlázy je nejčastějším endokrinním postižením v naší i světové populaci. I v dnešní době existuje celá řada rozporuplných názorů na indikaci k operaci štítné žlázy, na techniku i taktiku operačního výkonu. Interdisciplinární spolupráce, zejména mezi endokrinology a chirurgy, směřuje v posledních patnácti letech ke zvýšené radikalitě operačních výkonů. Stoupající radikalita v chirurgii štítné žlázy tak vedla mnohé autory k rozpracování řady metod a postupů, včetně krční a mediastinální lymfadenektomie. Správně zvolené operační postupy jsou prevencí vzniku recidiv s menším výskytem zejména pozdních reoperací, a tím i menším výskytem možných komplikací. Stále diskutovanou otázkou zůstává ochrana nervus laryngeus recurrens, jehož poranění je vážnou komplikací, výrazně zhoršující kvalitu života. Vývoj postupů vedoucích k ochraně tohoto nervu směřoval od počáteční přísné preparace při pouzdru žlázy k jeho identifikaci, vizualizaci a preparaci. Doposud není stanovena jednotná všeobecně akceptovaná doktrína, jak minimalizovat riziko peroperační léze vratného nervu. Přesto však pokládáme identifikaci tohoto nervu, a tím i jeho ochranu za podstatnou.Novodobou metodou v prevenci poranění tohoto nervu je metoda neurostimulace nervus laryngeus recurrens. V České republice byla zavedena do praxe na II. chirurgické klinice FN v Olomouci v roce 2005. Na tomto pracovišti se stala standardním postupem v průběhu totální lobektomie či totální tyreoidektomie, minimalizující riziko peroperačního poranění vratného nervu.
5.2 Anatomie a fyziologie štítné žlázy
Štítná žláza je endokrinním orgánem, který má úzký vztah k laryngu a chrupavce štítné. Je uložena v úrovni obratů C5–Th1. Průměrná velikost laloku ve třech rovinách je 5 × 3 × 2 cm. Váha žlázy se pohybuje mezi 20–30g. Štítná žláza sestává z pravého a levého laloku, které jsou propojené různě širokým můstkem, istmem. Laloky jsou kónického tvaru s různě vyvinutým dorzolaterálním výběžkem, tuberculum Zuckerkandli, který může překrývat nervus laryngeus recurrens. Istmus štítné žlázy je nejčastěji lokalizován mezi druhým a čtvrtým prstencem průdušnice, většinou těsně pod chrupavkou prstencovou. Až v 80 % více vlevo z něho vybíhá tzv. třetí lalok štítné žlázy, lobus pyramidalis, který může zasahovat k tělu jazylky. Významnou strukturou je ligamenum Berry, které dorzomediálně žlázu fixuje k prstencové chrupavce a k horním prstencům průdušnice. Má úzký vztah k cévnímu a nervovému zásobení, především k nervus laryngeus recurrens.
Cévní zásobení štítné žlázy
Štítná žláza je velmi dobře zásobena krví. Je uváděn průtok 4–6 ml kr ve/minutu/1g tkáně. Toto cévní zásobení zajišťuje arteria thyroidea superior, jdoucí k hornímu pólu laloku, a arteria thyroidea inferior, směřující k dolnímu pólu laloku. Arteria thyroidea superior převážně vychází z arteria carotis externa, ve 45 % z arteria carotis communis. Její průběh je převážně konstantní. Po odstupu probíhá nahoru a dopředu v karotickém trojúhelníku se stáčí dolů k apexu štítné žlázy. V průběhu se odstupující větve podílejí na zásobení sliznice a svaloviny horní částí hrtanu i zadní stěny hltanu. Před vstupem do horního pólu štítné žlázy se arteria thyroidea superior dělí na přední, zadní a laterální větve. Arteria thyroidea inferior odstupuje z truncus thyrocervicalis, který vystupu je z arteria subclavia. Z tepny v průběhu vystupují větve rami musculares ke svalovým skupinám, rami oesophageales, tracheales a arteria laryngica inferior. Arteria thyroidea inferior má úzký vztah k nervus laryngeus recurrens. Před dosažením dolního pólu se dělí na horní větev jdoucí ke střední třetině a dolní větev k dolnímu pólu. Žilní krev je odváděna do tří žilních kmenů. Vena thyroidea superior zajišťuje odtok z horního pólu štítné žlázy a ústí do vena facialis. Vena thyroidea media vychází ze střední třetiny laloku štítné žlázy a ústí do vena jugularis interna. Vena thyroidea inferior sestupuje z dolního pólu a ústí do vena brachiocephalica.
Lymfatická drenáž štítné žlázy
Lymfatická drenáž štítné žlázy vytváří systém, který se dělí na vzestupnou a sestupnou část. Vzestupná část sbírá lymfu do pretracheálních a prelaryngeálních uzlin. Sestupné lymfatické dráhy jdou do krčních hlubokých uzlin a uzlin horního mediastina.
Nervové zásobení štítné žlázy
Podstatná část nervových vláken vychází z krčních sympatických ganglií. Menší skupina z nervus vagus, cestou nervus laryngeus recurrens. Ovlivňují vazomotorickou aktivitu, dodávání tyreostimulujícího hormonu a komplexně působí na funkci žlázy.
Topografická anatomie nervus laryngeus recurrens (NLR)
Identifikace nervu v prevenci poranění a následných možných komplikací vyžaduje dokonalé znalosti topografické anatomie. Jde o párový nerv vystupující z nervus vagus, probíhající na obou stranách asymetricky. Vpravo se NLR po odstupu z nervus vagus ohýbá okolo arteria subclavia, vlevo okolo arcus aortae. Oba NLR směřují nahoru, probíhají asi v 60 % v tracheoezofageální štěrbině a v distální třetině se větví. Další možností je posteromediální průběh NLR od zadního pouzdra štítné žlázy s těsným kontaktem na ligamentum Berry a Zuckekandlův hrbolek. Silnější větev, ramus anterolateralis, je motorickou větví, která se zanořuje do m. constrictor pharyngis inferior a za dolním okrajem chrupavky štítné při articulatio cricothyreoidea se dělí na zadní větev pro abduktor hlasivky a na větev přední pro adduktorové svaly hlasivky. Tenčí větev, ramus posteromedialis, je senzorická, vstupuje do pretracheální tkáně a končí ve sliznici průdušnice a hrtanu. V topografickém vztahu NLR k arteria thyreoidea inferior je popsáno 28 možných typů. Nerv může probíhat před arterií,další variantou je uložení za arterií nebo mezi jejími větvemi. Podle údajů z literatury křižuje v 27 % arterii thyreoideu interior (ATI) ventrálně, v 36 % dorzálně a ve 32 % prochází nerv mezi větvemi arterie. Vedle těchto možností existují další varianty, kdy se nerv i arterie odchylují od normálního průběhu. Podle stejných autorů probíhá ATI asi v 75 % případů tak, že tvoří dvojitý oblouk v podobě písmene S a dělí se na větve kraniální, kaudální a mediální, které jdou ke štítné žláze. Topografie nervu je rozdílná na obou stranách krku. Je odlišná i ve vztahu ke štítné žláze a ve vztahu k arteria thyreoidea inferior. Pravý NLR je kratší (7–9 cm), pozvolně vstupuje do oblasti štítné žlázy a hlouběji se ukládá do tracheoezofageální štěrbiny. Levý NLR je delší (13–14 cm), směřuje vertikálněji do tracheoezofageálního žlábku s variabilním průběhem zejména k arteria thyreoidea inferior. Variabilita průběhu NLR a veškeré změny v předpokládané topografii nervu zhoršují možnost jeho identifikace a jsou zvýšeným rizikem pro úspěšný výkon na štítné žláze.Existují základní orientační body vztahu NLR k okolním strukturám, které pro chirurga jsou nepostradatelné.Orientační body – vztah NLR k okolním strukturám:
- vztah k tracheoezofageální štěrbině,
- vztah ke štítné žláze (dorzální, dorzomediální průběh od zadního pouzdra),
- vztah k arteria thyreoidea inferior,
- vztah k lig. Berry,
- vstup do hrtanu.
Fyziologie štítné žlázy
Štítná žláza patří mezi žlázy s vnitřní sekrecí s tvorbou tří hormonů:
- T3 – trijodtyronin,
- T4 – tyroxin,
- calcitonin.
Regulačním, nadřazeným centrem je podvěsek mozkový s tvorbou tyreostimulačního hormonu (TSH). Produkce hormonů tyroxinu a trijodtyroninu je ovlivněna příjmem jodu potravou. Je regulována enzymem – tyreoidální peroxidázou (TPO), glykoproteinem – tyreoglobulinem (TGI) a dalšími enzymatickými složkami. Na využití hormonů v buňkách je nezbytná dostatečná hladina selenu.Význam hormonů štítné žlázy:
- zvyšují přeměnu látkovou, spotřebu kyslíku,
- zvyšují tepovou frekvenci,
- ovlivňují kontrakce svalů,
- ovlivňují imunitní systém, krvetvorbu,
- ovlivňují složení kostní tkáně.
Calcitonin ovlivňuje metabolismus vápníku a fosforu. Má diagnostický význam u medulárního karcinomu štítné žlázy.
Fyziologický stav, kdy tvorba i výdej hormonů štítné žlázy je v rovnováze, nazýváme eufunkcí štítné žlázy.
Zvýšení funkce je provázeno zvýšeným výdejem hormonů T3 a T4 nebo jen T3 do cirkulující krve.
Hyperfunkce, Gravesova-Basedowova nemoc, je provázena vystupňováním fyziologických činností, regulovaných štítnou žlázou. Nacházíme vysoké hodnoty T3, T4, FT4 (volný hormon T4) a nízké hladiny TSH.
Zvláštním případem je onemocnění, kde část štítné žlázy pracuje autonomně bez řízení TSH. Jde o autonomní nebo toxický adenom štítné žlázy. Projevy jsou prakticky shodné jako při klasické hypertyreóze, pouze laboratorně se prokazuje větší navýšení hladiny T3 než T4.
Snížená produkce hormonů T3, T4 ve štítné žláze se nazývá primární hypotyreóza. Pokud je snížená tvorba T3 a T4 způsobena nedostatkem hormonu TSH, pak jde o sekundární hypotyreózu. Snížená funkce, pokud je způsobena v období prenatálním nebo perinatálním, se projeví kretenismem s poruchou funkce centrální nervové soustavy.
5.3 Základní klasifikace a diagnostika onemocnění štítné žlázy
Onemocnění štítné žlázy patří mezi nejčastější endokrinní poruchy v naší populaci. Diagnostika tyreopatií hodnotí změny morfologické i změny funkční:
Morfologické změny
Každé zvětšení štítné žlázy – struma
- struma nodosa (adenomatóza):
- Ŝ solitární uzel
- Ŝ více uzlů
- struma difussa (parenchymatóza)
Funkční změny
- eufunkce štítné žlázy (eutyreóza)
- Ŝ tvorba a výdej hormonů je v rovnováze
- hyperfunkce (toxická struma)
- zvýšený výdej trijodtyroninu (T3)
- zvýšený výdej tetrajodtyroninu (T4)
- Hypofunkce (hypotyreóza)
- snížená produkce T3, T4 ve štítné žláze – primární hypofunkce
- nízká hladina T3 a T4 při nedostatku hormonu TSH (tyreostimulační hormon z adenohypofýzy) – sekundární hypotyreóza
5.3.1 Anamnéza a klinické vyšetření
K diagnostice onemocnění štítné žlázy využíváme vedle anamnézy a základního klinického vyšetření celou řadu speciálních diagnostických metod, jak to uvádí v přehledu tab. 1, obr. 1.
| Tab. 1 Přehled diagnostiky onemocnění štítné žlázy |
|
Při odběru anamnézy a základním klinickém vyšetření hodnotíme klinickou symptomatologii onemocnění štítné žlázy, kterou je možné rozdělit do dvou základních skupin:
- Syndrom funkční, který je důsledkem změněné funkce štítné žlázy a projevuje se odezvou v cílo vých tkáních, orgánech. Hodnotíme celkové změny: tepová frekvence, krevní tlak, teplota, hmotnost, stav kůže, kontrakce svalů.
- Syndrom lokální, který je podmíněn velikostí, zvětšením nebo tlakem strumy. Hodnotíme místní změny: velikost štítné žlázy – struma, mechanická komprese s projevy útlaku okolích struktur. U retrosternálních strum útlak cév. Dechové a polykací potíže, chrapot, otoky víček, exoftalmus.
5.3.2 Laboratorní vyšetření – in vitro testy
Určujeme hladinu hormonů štítné žlázy v krvi, T4 (tetrajodtyronin), T3 (trijodtyronin). Dalším hormonem je stimulující hormon štítné žlázy TSH (tyreostimulační hormon adenohypofýzy).Určení protilátek u chronických zánětlivých stavů štítné žlázy, TPO (tyreoidální peroxidáza), TGl (tyreoglobulin). Protilátky proti TSH (TSH receptor anticorper) u endokrinní orbitopatie při zvýšené funkci štítné žlázy na autoimunním podkladě.
5.3.3 Vyšetření zobrazovacími metodami, cytologie a ORL
Ultrazvukové vyšetření štítné žlázy
Častěji užívaný termín sonografie (sonos = zvuk) štítné žlázy je metodou založenou na schopnostech procházet a odrážet se na hranicích orgánů a patologických nálezů. Takto získaná echa se hodnotí a dokumentují. Je metodou neinvazivní, která nemá kontraindikace ani rizika, vylučuje radiační zátěž a aplikace kontrastních látek. V diagnostickém algoritmu je metodou první volby a následuje ihned za klinickým vyšetřením nemocného.Podle získaných poznatků hodnotíme:
- velikost, uložení, strukturu tkáně, ložiskové změny, vztah k okolním strukturám – jícen, průdušnice,mízní uzliny,
- určíme objem štítné žlázy, který je u žen do 18 ml, mužů do 22 ml,
- pod ultrazvukovou kontrolou lze provést evakuační punkci – cysta,
- pod ultrazvukovou kontrolou lze provést punkční aspirační cytologii štítné žlázy.
Scintigrafie štítné žlázy
Scintigrafie byla dříve základním vyšetřením u každé tyreopatie. Provádí se na odděleních nukleární medicíny. Jde o radioizotopové vyšetření, kde ve vyšetřovaném orgánu hodnotíme rozložení podaného radiofarmaka. Užívá se radioaktivní jo d nebo technecium.
Hlavní význam scintigrafie je dnes u těchto stavů:
- jednouzlových strum, kde uzel je hyperaktivní – toxický adenom,
- studený uzel (neaktivní) – podezření na karcinom,
- anomální uložení štítné žlázy,
- vyšetření rezidua nebo recidivy po předchozí operaci, zvláště tam, kde je plánována reoperace,
- vyloučení metastatického postižení – celotělová scintigrafie,
- v diagnostice onemocnění příštítných tělísek.
Radiologické vyšetření
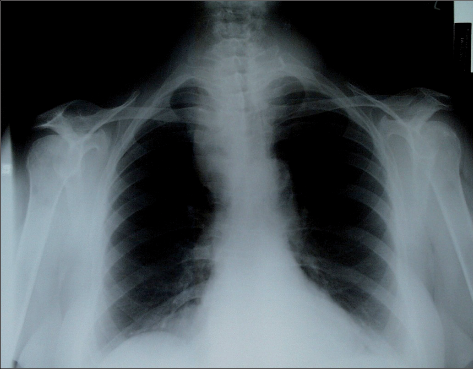
Obr. 3 – Rozšíření horního mediastina a vychýlení vzduchového sloupce průdušnice při intratorakální strumě na prostém rtg snímku plic a horní hrudní apertury
Prostý snímek horní hrudní apertury a rentgen polykacího aktu indikujeme ojediněle v případě dušnosti a polykacích obtíží. Rentgenologické posouzení vzduchového sloupce průdušnice a deviace jícnu je dalším možným kritériem k operačnímu výkonu. Dnes se tato vyšetření nahrazují výpočetní tomografií nebo magnetickou rezonancí (obr. 3).
Výpočetní tomografie
Jde o rentgenologické vyšetření s možností vyšetřování určitého orgánu ve vrstvách. Tato metoda je indikována při velkých strumách s retrosternální propagací. Lépe hodnotí i případné postižení lymfatických krčních uzlin.
Magnetická rezonance
Má prakticky stejné indikace jako výpočetní tomografie. Jde o znázornění anatomických vrstev těla v libovolně zvolených rovinách bez rentgenové zátěže.
Punkční aspirační cytologie
Provádí se nejčastěji v kombinaci s ultrazvukovým vyšetřením při patologickém nálezu štítné žlázy. Je dostatečně spolehlivou metodou v diferenciální diagnostice tyreoidálních uzlů. Má význam pro včasnou detekci maligního postižení a jeho následný radikální chirurgický výkon.Správné určení povahy vlastního onemocnění významně snižuje počet nutných reoperací u nedostatečně radikálních operačních výkonů, kde operatér předoperačně neznal povahu onemocnění.Získaný vzorek se po zaschnutí na podložním sklíčku barví různými technikami. K zařazení nálezů se používají kritéria uvedená v mezinárodní cytologické klasifikaci, respektující kategorie mezinárodní histologické klasifikace.V našich podmínkách jsou cytologické nálezy děleny do pěti skupin.1. standardní cytologický obraz – normální buňky štítné žlázy,2. tyreoiditidy – degenerativní změny, cysty,3. atypické buňky,4. suspektní nález z malignity,5. pozitivní malignita.
Cytologická diagnostika je cennou metodou při odhalování malignit, není však metodou absolutní. Pozitivní cytologický nález je sice dokladem malignity, avšak může být někdy v porovnání s pooperační histologií falešně pozitivní. Rovněž negativní cytologický nález malignitu nevylučuje.Hlavní podmínkou úspěšnosti cytologického vyšetření je získání dostatečně reprezentativního materiálu tenkou jehlou.
ORL (otorinolaryngologické) vyšetření
Hodnotí stav hlasivek před operací a po výkonu.
5.4 Onemocnění štítné žlázy
Základní rozdělení
- eufunkční struma
- porucha funkce
- zvýšená
- snížená
- záněty
- nádory
Příčiny vzniku: jsou rozmanité, závislé na vlivech zevního i vnitřního prostředí. Faktory zevní:
- nedostatek jodu, nejčastější příčina onemocnění;
- strumigeny, látky působící na formování hormonů. Mohou být součástí potravy i součástí některých léků, např. některá psychofarmaka;
- mikrobiální původ, způsobující zánětlivé postižení;
- zevní ozáření – nejčastěji v souvislosti s jinou chorobou;
- toxické látky, kouření.
Faktory vnitřní:
- autoimunitní onemocnění, kde porucha imunity je častou příčinou onemocnění,
- genetická dispozice.
5.4.1 Eufunkční struma
Jde o zvětšení štítné žlázy, hodnoceno na základě klasifikace WHO (aspekce, palpace). Základní údaje jsou uvedeny v tab. 2. Může jít o difuzní postižení nebo uzlovou přestavbu v dětském i dospělém věku, kde neprokazujeme poruchu funkce ani jiné onemocnění štítné žlázy. Vzhledem ke svému uložení nemusí být ani patrná, ani hmatná a nemusí činit žádné potíže.
| Tabulka 2 Eufunkční prostá struma – struma simplex |
|
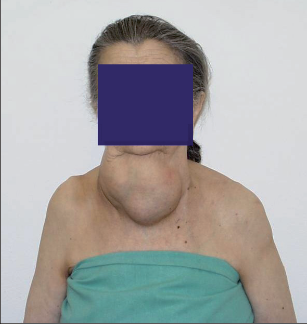
Zpočátku jde o difuzní zvětšení – struma diffusa, parenchymatóza. V průběhu dochází k uzlové přestavbě– struma nodózní (jeden uzel), struma polynodózní (několik uzlů). Zvětšení může být také způsobeno cystou či cystami, kde dutina je vyplněna tekutinou.Častou příčinou endemické strumy je deficit jodu. Endemická struma znamená výskyt zvětšené štítné žlázy v daném regionu u dospělých 10 % a dětí 5 %. Doporučený příjem jodu je 150 mg za den.V počátku struma nevyvolává žádné potíže. Další zvětšování způsobuje mechanické příznaky s kompresí okolních orgánů (průdušnice, jícen, nerv). Útlak cévního svazku může vyvolat syndrom horní duté žíly. Štítná žláza se může zanořovat i za hrudní kost – retrosternální struma. Primární retrosternální struma vzniká z aberantní tkáně štítné žlázy. Sekundární retrosternální struma se propaguje z krku do různé výše mediastina.
Pacient má pocit cizího tělesa, obtížně dýchá, polyká, má náznak chrapotu. Rovněž kosmetické hledisko není zanedbatelné.
Útlakové potíže mohou být vystupňovány u retrosternální strumy.
Klinické příznaky: Dušnost, dysfagie, pareza n. laryngeus recurrens. Léčba: Při neúspěchu konzervativní léčby (Euthyrox, Letrox) chirurgická léčba v rozsahu LT (lobectomia totalis) nebo TTE (thyroidectomia totalis). Nejčastěji si vystačíme z krčního přístupu, ojediněle u větších retrosternálních strum je indikována sternotomie. Indikace k chirurgické léčbě je nejen mechanický syndrom, ale i degenerativní změny s kalcifikací uzlů a podezřením na malignitu. V případě cysty její opakované plnění po punkci.
5.4.2 Poruchy funkce štítné žlázy
Hormony štítné žlázy působí na orgány a tkáně komplexně a stimulačně. Zvyšují bazální metabolizmus, spotřebu kyslíku. Potencují účinek katecholaminů a kortikosteroidů. Při nadbytku jsou projevy hyperfunkce, hypermetabolizmu, zvýšená termoregulace a zvýšená aktivita orgánů vedoucí až k vyčerpanosti.Při poklesu hormonů jsou známky hypofunkce, zpomalení metabolismu a orgánových funkcí.
Dělení:1. periferní: přímé postižení štítné žlázy,2. centrální: postižení nadřazených center, hypotalamo-hypofyzárních, výskyt vzácný.
Zvýšená funkce (hyperfunkce) – tyreotoxikóza Zvýšená funkce štítné žlázy může mít různé klinické formy, jejich přehled a zásady léčby jsou uvedeny v tab. 3. Příčiny periferní hyperfunkce:
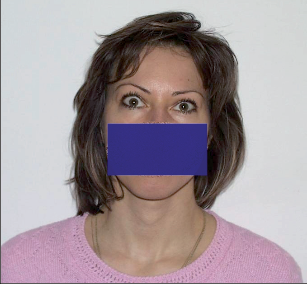
- Gravesova-Basedowova nemoc (obr. 2)
- toxická polynodózní struma, toxický adenom,
- subakutní (de Quervainova) tyreoiditis,
- chronická lymfocytární tyreoiditis v hyperfunkční fázi,
- indukovaná hypertyreóza jodem.
Příčiny centrální hyperfunkce:
- adenom hypofýzy s hyperprodukcí TSH.
Graves-Basedowova choroba
Z nadprodukce hormonů neodpovídající potřebě organismu. Autoimunitní onemocnění, kdy obranný systém pracuje proti vlastním tkáním. Vzniku choroby může předcházet stres, fyzické vypětí, infekční choroby.
Projevy:
- při zvýšeném příjmu potravy výrazné hubnutí, průjmy,
- pocení, labilita,
- poruchy spánku, neklid,
- bušení srdce a dysrytmie,
- svalová slabost, únava,
- oční příznaky – endokrinní orbitopatie (exoftalmus).
Léčba: Začíná se vysokými dávkami tyreostatik (Carbimazol, Thyrozol, Propycil). Postupné snižování se odvíjí od klinického a laboratorního nálezu. Při kardiálních projevech (tachykardie) se přidávají betablokátory. Při opakovaných relapsech po zhodnocení klinického nálezu je indikace operační léčby.K operaci se přistupuje v klidovém funkčním stavu. V ojedinělých případech, zejména u starších lidí, je léčba radiojodem šetrnější.Při dlouhodobé nesprávné či nedostatečné léčbě je vyšší riziko fibrilace síní i kardiogenního selhání.
Toxický adenom
Uzel ve štítné žláze se zvýšenou tvorbou hormonů.
Toxická polynodózní struma
Ve vyšším věku v důsledku nedostatku jodu, při dlouhodobém trvání.Rizikem jsou poruchy srdečního rytmu, tachykardie, fibrilace síní. Léčba kardiální je současně vedena s podáváním tyreoistatik. Operace je optimálním řešením.
Subakutní (de Quervainova) tyreoiditis
Jde o postinfekční imunopatologické postižení štítné žlázy, převážně virového původu. Známkou je jednostranné bolestivé zduření štítné žlázy, subfebrilie a celková únava. Hyperfunkce odeznívá do 6 týdnů. V těžších případech se podávají kortikoidy, výjimečně antibiotika. Symptomatická léčba betablokátory.
Chronická lymfocytární tyreoiditis s hyperfunkcí
Hyperfunkce je přechodným, počátečním stavem tohoto onemocnění. Projevem jsou oběhové potíže z hyperfunkce s dobrou odezvou na betablokátory, při malých dávkách tyreostatik. Následná hypofunkce se vyvíjí pozvolna a dlouhodobě. Vyžaduje pravidelné sledování.
| Tabulka 3 Hyperfunkční – toxická struma |
Léčba
|
Rizika hyperfunkce štítné žlázy
Tyreotoxická krize Vystupňovaná činnost štítné žlázy ohrožující život nemocného. Projevem jsou vysoké teploty, tachykardie,srdeční selhání. Psychické příznaky zmatenosti, bezvědomí a křeče, svalová slabost. Známky dehydratace s průjmy a zvracením.Léčba spočívá v podávání tyreostatik, které tlumí tvorbu hormonů, jod, tlumící uvolňování zásob hormonů do krve. Dále se podávají kortikoidy, kardiotonika, betablokátory, antipyretika.
Tyreoidální orbitopate Bývá spojena často s imunogenní tyreotoxikózou, někdy se zánětem štítné žlázy. V důsledku protilátek dochází ke zmnožení vaziv a zesílení okohybných svalů očnice.
Z projevů je nápadný exoftalmus a protruze, vysunutí očního bulbu. Porucha pohyblivosti oka a dvojité vidění. Zesílené nitrooční svaly a zvýšený nitrooční tlak může vést až k slepotě. V léčbě je indikována totální tyreoidektomie. Dlouhodobé podávání kortikosteroidů. Při zkrácení očních víček a poruchách vidění jsou v některých případech indikovány oční operace.
Snížená funkce (hypofunkce) – hypotyreóza
Snížená funkce štítné žlázy je způsobená nedostatečnou tvorbou hormonů, převážně periferního typu. Centrální typ, vyvolaný poruchou koordinace štítné žlázy z podvěsku mozkového, je vzácný.Příčiny periferní hypofunkce:
- chronická lymfocytární tyreoiditis s tvorbou protilátek proti vlastní štítné žláze,
- pooperační stavy – tyreoidektomie,
- léčba radiojodem, ozáření,
- porucha vývoje, enzymatické poruchy,
- nedostatek jodu,
- nádorová onemocnění,
- užívání určitých léků – některá antidiabetika, psychofarmaka, některé léky při poruchách srdečního rytmu.
Příčiny centrální hypofunkce:
- nádory hypofýzy,
- onemocnění hypotalamu,
- stavy po operaci hypofýzy.
Projevy:
- poruchy spánku, únava, poruchy paměti, deprese, zhoršená artikulace, hlubší hlas,
- retence tekutin s přírůstkem váhy,
- zimomřivost.
Léčba hypofunkce: ubstituční léčba dle klinického stavu a laboratorních nálezů. Léčba L-tyroxinem (Letrox, Euthyrox).
Neléčená hypofunkce může vést k ohrožení života – myxedémové koma. Spíše vzácný stav s bezvědomím, hypotermií, s oběhovým a dechovým selháním.
5.4.3 Záněty štítné žlázy
Chronická forma zánětu:
Hashimotova struma
- autoimunní postižení s tvorbou protilátek
- lymfocytární infiltrace
- tužší, nebolestivá struma, spíše tlak na krku
- pozvolný vývoj
- příznaky hypofunkce
- možná malignizace
Léčba:
- tyreoidální hormony
- kortikoidy
- totální tyreoidektomie
Riedlova struma
- fibrózní přeměna žlázy
- tuhá struma fixovaná do okolí, imitující karcinom
- příznaky komprese
Léčba:
- operace z důvodů narůstající komprese, minimálně protětí istmu štítné žlázy
Akutní forma zánětu:
- bakteriální infekce
- zduření, bolestivá žláza
- teplota
Subakutní forma zánětu:
De Quervainova nemoc:
- virového původu Léčba:
- vyžaduje klidový režim, protizánětlivá medikace, v případě abscesu operační výkon
5.4.4 Nádory štítné žlázy
Benigní nádory
Nezhoubné, ohraničené nádory bez tvorby druhotných ložisek. Při progresi mohou působit kompresní příznaky a některé mohou malignizovat. Časté adenomy jsou zjistitelné sonografií a progrese nálezu vede k celkovému zvětšení štítné žlázy jako prostá struma. Některé jsou svojí zvýšenou funkcí diagnostikovány jako toxické adenomy. V rámci cytologického vyšetření jsou některé hodnoceny s buněčnou atypií s možností maligního zvratu.Léčba: Při zvětšování adenomu a buněčné atypii je indikace k operaci.
Zhoubné nádory
Převážně se jedná o epitelové nádory z folikulárního epitelu štítné žlázy, méně často z parafolikulárních buněk. Na vzniku se podílejí genetické vlivy, dlouhodobě neléčené endemické strumy, Hashimotova struma, neadekvátní hormonální léčba po dřívějších méně radikálních operacích. Přehledně tuto problematiku uvádí tab. 4.
| Tabulka 4 Nádory štítné žlázy |
|
Klasifikace
Diferencované nádory – částečně zachovaná schopnost vychytávat jod:
- karcinomy štítné žlázy,
- papilární karcinom (60–70 %),
- folikulární karcinom (15–30 %),
- léčba – totální thyreoidektomie, destrukce zbylé tkáně a případných metastáz radiojódem 131J
- Ŝ supresní léčba – dlouhodobé podávání tyroxinu,
- Ŝ prognóza příznivá – dlouhodobě přežívá 90 % pacientů.
Medulární a anaplastické nádory jod neakumulují
- medulární karcinom (1–7 %) (apudom),
- anaplastický karcinom (10–15 %),
- jsou agresivní, rychle rostou, záhy metastázují,
- léčba:
- totální thyreoidektomie s odstraněním uzlin + aktinoterapie,
- paliativní odstranění nádoru + aktinoterapie + chemoterapie, prognóza špatná.
Epitelové nádory:
- papilární karcinom,
- folikulární karcinom,
- medulární karcinom,
- nediferencovaný – anaplastický karcinom.
Neepitelové nádory:
- fibrosarkom,
- jiné.
Ostatní nádory:
- karcinosarkom,
- maligní lymfom,
- teratom,
- maligní hemangioepiteliom.
Nejčastější druhy karcinomu štítné žlázy
- • diferencované karcinomy: Ŝ papilární karcinom,
- folikulární karcinom,
- • nediferencované karcinomy:
- anaplastický karcinom,
- medulární karcinom.
Papilární karcinom je typický pro dětský i dospělý věk. Převážně jde o neopouzdřený nádor, tuhé konzistence. Metastázy v regionálních lymfatických uzlinách se vyskytují ve 20–70 %. Karcinom do 1 cm (mikrokarcinom) uložený intratyreoidálně je méně rizikový.
Folikulární karcinom je častější ve věku 50–60 let a je častější u žen. Objevuje se více u endemických strum s deficitem jodu. Tvoří solitární, opouzdřená ložiska a jejich agresitiva souvisí s invazí do okolí pouzdra a cév.
Anaplastický karcinom je nediferencovaný nádor s velkou agresivitou, rychlým růstem a sklonem k metastázování. Vyskytuje se převážně u starších lidí. Prognóza je velmi špatná.
Medulární karcinom vychází z parafolikulárních buněk, tzv. C-buněk. Nádor produkuje hormon calcitonin. Jeho působením dochází k resorpci kostní tkáně a poruchám metabolismu Ca, P, Mg, Na a K. Prognóza je vážná.
Klinický obraz karcinomu
Syndrom lokálního růstu nádoru:
- uzel ve žláze,
- obraz zánětu,
- příznaky retrosternální strumy,
- obraz rostoucího nádoru.
Syndrom metastáz:
- metastázy v regionálních krčních uzlinách,
- metastázy plicní,
- metastázy kostní,
- mnohočetné.
Syndrom funkční poruchy:
- zvýšená, snížená funkce štítné žlázy,
- zvýšená sekrece kalcitoninu.
Indikace chirurgické léčby
- hmatný uzel na krku,
- bolest v místě tumoru,
- chrapot, stridor,
- aspirace, hemoptýza, dysfagie, dušnost,
- bolesti kostí, patologické zlomeniny,
- syndrom horní duté žíly.
U většiny zhoubných nádorů je indikace k totální tyreoidektomii. V některých případech je doplněna radikální disekcí uzlin i výkony na okolních orgánech. U anaplastického karcinomu převažuje ozáření a chemoterapie.
5.5 Současné trendy v chirurgii štítné žlázy
Chirurgie štítné žlázy v dnešní době sleduje trend zvýšené radikality operačního výkonu a zvýšené prevence možných komplikací. Tuto problematiku lze zahrnout do následujících okruhů:
- radikalita operačního výkonu,
- peroperační sonografie,
- peroperační monitorace – stimulace NLR,
- harmonický skalpel,
- užití automatického rozvěrače,
- video-asistovaná tyreoidektomie.
Radikalita
Za nejmenší operační výkon je považována jednostranná lobektomie či takřka totální lobektomie, která je v případě výskytu karcinomu v uzlu současně i prevencí případné reoperace na straně operované. Radikalitu upřednostňujeme i u benigních onemocnění, kde riziko substituční léčby je daleko menší než možnost recidivy původního onemocnění. Totální oboustranná tyreoidektomie jako nejradikálnější výkon není zatížena vyšším procentem komplikací než dříve častěji prováděná subtotální nebo téměř totální tyreoidektomie.
Radikální výkon musí splňovat základní požadavky:
- úplné odstranění štítné žlázy,
- prevence poranění nervus laryngeus recurrens (vizualizace, preparace, neurostimulace),
- prevence poranění příštítných tělísek.
Základní chirurgické výkony na štítné žláze
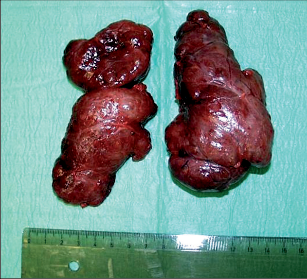
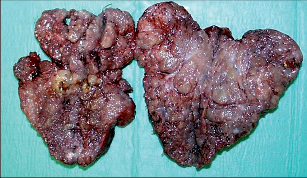
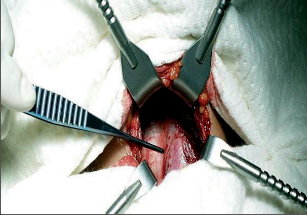
Thyreoidectomia totalis (TTE) – odstranění veškeré tkáně štítné žlázy (obr. 4a, b).
Thyreoidectomia near totalis (near total thyreoidectomy – n TTE) – ponechání zbytku tkáně 1–3 g, do 4 mm v průměru.
Lobectomia totalis (LT) – úplné odstranění jednoho laloku štítné žlázy včetně isthmu, lobus pyramidalis.
Resectio isthmi – odstranění isthmu štítné žlázy, paliativní výkon při útlaku průdušnice, někdy doplněná tracheostomií.
Lobectomia totalis (LT)Je jednostranný identický výkon jako u TTE. Istmus je resekován na hranici s nepostiženým druhým lalokem štítné žlázy.
Operační přístup:
Kolární řez, poloobloukovitá incize vedena souběžně s relaxačními liniemi. Zasahuje ve středu 2 cm nadincisura jugularis a laterálně končí v úrovni musculus sternocleidomastoideus.
Následuje protnutí podkoží a m. platysma. Laminasuperfitialis fasciae cervicalis se protíná podélně nebopříčně. Infrahyoidní svaly se rozdělují svisle bez protětí nebo se v různém rozsahu přerušují příčně. Tímto je obnažen istmus a přední část laloků štítné žlázy.
Operační výkon musí splňovat:
- úplné odstranění štítné žlázy,
- identifikace a ochrana nervus laryngeus recurrens,
- identifikace příštítných tělísek a ochrana jejich cévních zásobení.
Vlastní operační postup: Může být odlišný od zvyklostí pracoviště, podstatavýkonu s ohledem na možné komplikace je stejná:
- protětí istmu a paratracheální vazivové tkáně,
- preparace, uvolnění horního pólu s podvazem vasathyreoidea superioria,
- mobilizace laloku z laterální strany a přerušení větve v. thyreoidea media,
- uvolnění dolního pólu a přerušení vv. thyreoideae inferiores,
- uvolnění příštítných tělísek při horním i dolním pólu štítné žlázy,
- průběžná vizualizace/preparace, neurostimulace (NLR),
- přerušení fixace laloku v místě ligamentum Berry a odstranění laloku.
Ponechaná tkáň velikosti hrachu (1–3 g), při nepřehledných anatomických poměrech, např. u maligního onemocnění. Zbylá tkáň je destruována zářením.
Totální tyreoidektomie + modifikovaná radikální krční disekceOperační výkon při zhoubném nádoru ve štítné žláze s postižením regionálních lymfatických uzlin.Jde o odstranění lymfatické tkáně spolu s tukovou a vazivovou tkání v rozsahu I.–VI. krčního sektoru.
Totální tyreoidektomie + selektivní krční direkce
V případě jedné zvětšené uzliny se lymfadenektomieprovádí v rozsahu jednoho až dvou krčních sektorů.
U velkých retrosternálních strum, mediastinálních strum, často maligních, je indikována sternotomie. Kolární řez je doplněn řezem nad sternem do tvaru písmene T. Při parciální resekci sahá do výše třetího mezižebří. Operace na štítné žláze spojené s výkony na okolních orgánech (jícen, průdušnice) jsou spíše vzácné. Operace je ukončena zavedením podtlakové Redonovy drenáže a uzávěrem operační rány ve vrstvách. Výkony na štítné žláze, které byly v minulosti méně radikální – enukleace adenomu nebo cysty, parciální resekce laloku, subtotální lobektomie, jsou v dnešní době zcela opuštěny. Proto i riziko reoperací, a tím i riziko komplikací se výrazně snižuje.
Peroperační sonografie
Je přínosem ve chvíli, kdy se jedná o předoperačně verifikovaný patologický nález jednoho laloku, při intaktním laloku opačném (vyjma malignit). Při tomto odlišném peroperačním nálezu je sonografie pomocí při přesném, jednoznačném určení patologického postižení druhého laloku rozšíření jednostranné lobektomie na výkon oboustranný. Peroperační sonografie má své opodstatnění i při krční lymfadenektomii.
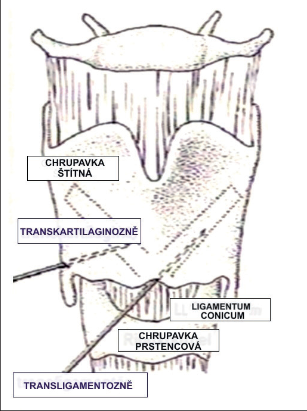
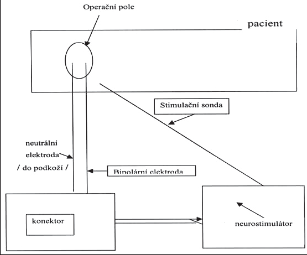
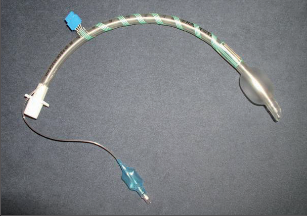
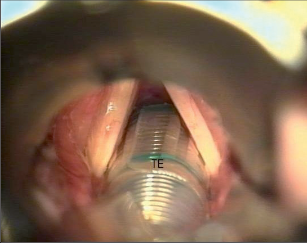
Peroperační monitorace – neurostimulace NLR (nervus laryngeus recurrens)
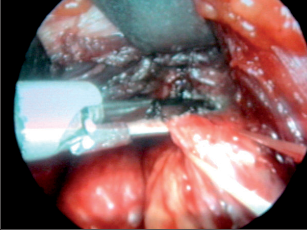
Jedná se o metodu, která nás přesně informuje během celého operačního výkonu o poloze nervu, jeho integritě a jeho vztahu k okolním strukturám. Peroperační neurostimulace průběhu nervus laryngeus recurrens je jednoduchou metodou, která pokud se stane rutinní součástí výkonů na štítné žláze, snižuje výskyt peroperační léze NLR na 0,005 %. Je možno ji univerzálně použít při všech indikovaných výkonech na štítné žláze a příštítných tělískách. Její využití je zejména opodstatněné při reoperacích v nepřehledném terénu recidivy či Hashimotovy thyreoiditidy (obr. 5,6, 7, 8a, b).
Harmonický skalpel
Speciální přístroj provádějící řez na principu ultrazvukového kmitání operačního nástroje. Operační technologie je určena pro řez tkání a stavění krvácení. Aktivní koncovka nástroje je různě modifikovaná. Terminální vibrace na aktivní části nástroje mají frekvenci 55 500 kmitů za vteřinu. Harmonický skalpel zastaví krvácení a je velmi šetrný k okolí. Deklarovaná zóna s možností poškodit okolní tkáně je 1 mm. Je výhodný pro operace pacientů s kardiostimulátorem, kde nelze použít elektrickou koagulaci. Pro operace štítné žlázy jej užíváme zcela ojediněle, účelnější podle našich zkušeností je bipolární koagulace. V případě polárních cév je nezastupitelná ligatura (obr. 9).
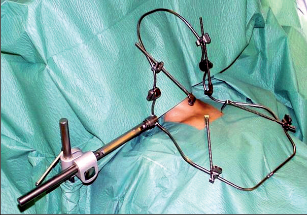
Tento rozvěrač byl cíleně vyvinut pro potřeby krční chirurgie. Kloub se přizpůsobí anatomickému tvaru těla, hvězdicovitým rozmístěním háčků zpřehlední operační pole a ušetří pracovní sílu 1–2 asistentů. Je však nevhodný u objemných strum nebo v kritických chvílích, například při krvácení, kdy je třeba rychle a účelně měnit polohu háčků v operačním poli. Rigidně připevněné háčky pak rychlou manipulaci spíše ztěžují (obr. 10a,b).
Video-asistovaná tyreoidektomie
Jedná se o novou metodu, zaváděnou v posledním desetiletí. Využívá zkušeností miniinvazivní chirurgie. Z miniincize v rozsahu 10–20 mm ve výšce 2 cm nad jugulem se za pomocí 5mm kamery provádí miniinstrumentáriem lobektomie i totální tyreoidektomie. Skupina japonských autorů zveřejnila své zkušenosti s lobektomií z axilárního přístupu, podkožním tunelem – 10mm tubusem. Užití metody je vhodné jen pro úzkou skupinu nálezů:
- uzel není větší než 30 mm ve svém nejširším rozměru,
- objem laloku není větší než 20 ml,
- nejedná se o karcinom,
- nejedná se o tyreoiditidu.
Výhody metody:
- kratší doba hospitalizace,
- menší pooperační bolest,
- kosmetický efekt.
5.6 Komplikace po operacích štítné žlázy
V 19. století se úmrtnost v chirurgii štítné žlázy pohybovala kolem 40 %. Nejčastějšími příčinami úmrtí byla infekce a krvácení. Nástupem aseptických operačních postupů, celkové anestezie a zlepšující se operační technice se stalo riziko úmrtí při operaci štítné žlázy vzácným (tab. 5).
| Tabulka 5 Komplikace operace na štítné žláze |
|
I když se výskyt komplikací významně snížil, bylo by chybou výkon zlehčovat a považovat za snadný. Chirurg může minimalizovat toto riziko precizní znalostí anatomie a operační techniky. Výskyt komplikací je častější u reoperací než u primárních výkonů, častější u karcinomů než u nálezů benigních. V případě vzniku komplikace ji chirurg musí řešit tak, aby dopad na pacienta byl co nejmenší.Komplikací může být serom v ráně, stehový granulom či kosmetický vzhled jizvy, fixovaná či keloidní jizva. Tyto komplikace vznikají v souvislosti s nešetrnou preparací v podkoží, rozsáhlou elektrokoagulací, při ischemizaci kožního laloku, při nedůsledné hemostáze, při nedodržení zásad asepse. Svou úlohu hrají i dispozice pacienta. Problematičtí v hojení jsou především diabetici a lidé s imunodeficitem. Mezi závažné komplikace však patří především krvácení, poranění příštítných tělísek a poranění vratného nervu. V případě krvácení operačního pole, které se vyskytuje v rozmezí 0,2–1,0 %, je nutná urgentní chirurgická revize a ošetření krvácení.
Hypoparatyreóza z důvodů poškození příštítného tělíska bývá přechodná s rychlou úpravou. V případě odstranění tělíska je možné provést implantaci do m. sternocleidomastoideus nebo radiálních svalů předloktí. Konzervativně se podávají preparáty kalcia a deriváty vitaminu D. Nejvíce obávanou komplikací je poranění, přerušení nervus laryngeus recurrens.
Poranění NLR
Obávaná komplikace v chirurgii štítné žlázy pro každého chirurga. Příčiny jsou všeobecně známé, nerv může být přerušen, rozdrcen, stlačen ligaturou. Při zjištěném jednoznačném přerušení nervu během operace je na místě primární sutura nervu nebo užití autotransplantátu, ale jejich výsledky jsou problematické. Ani mikrochirurgickou technikou není možné spojit adduktorová i abduktorová vlákna a při regeneraci může docházet k paradoxním pohybům hlasivek.Řešení jednostranných paréz NLR ponecháváme až do šestého pooperačního měsíce, kdy ještě trvá možnost spontánní úpravy.Existují dva základní způsoby, jak řešit jednostrannou parézu NLR:
- medializace,
- reinervace.
Medializace se provádí buď užitím injektovaného vstřebatelného Gelfoamu, jehož efekt nebývá trvalý a proceduru je třeba několikrát opakovat. Je možné užít i teflonového či silikonového implantátu.
Reinervace je možná dekompresí nervu (hematom, ligatura) nebo různými typy spojkových operací (anastomóza abduktorové větve NLR s n. vagus či n. phrenicus).
Při oboustranné paréze NLR je ve většině případů nutná tracheotomie, dalším řešením je fonochirurgická operace: laterofixace, chordotomie a jiné. Své místo má i kvalitní foniatrická reedukační péče.
Operační technika a taktika v prevenci poranění NLR
Nervus laryngeus recurrens inervuje všechny vnitřní svaly laryngu kromě krikothyroidálního svalu, který je inervován n. laryngeus superior. Porucha funkce NLR je následkem jeho přerušení, rozdrcení, stlačení ligaturou, kompresí nebo jiného poranění. Je-li příčinou parézy struma, jedná se především o strumu retrosternální, kde obrna nervu je způsobena tlakem a tahem za nerv. Paréza NLR však může být i prvním projevem malignity, nádoru mediastina či metastáz, karcinomu jícnu, bronchiálního stromu nebo aneuryzmatu aorty. Příčinou může být i neuritida nervu. Vzhledem ke své anatomické poloze je tento nerv nejsledovanější strukturou při preparaci štítné žlázy. Riziko jeho léze je dáno rozsahem operačního výkonu, reoperací, biologickou povahou onemocnění. Častěji je poraněn nerv u nodózních strum, kdy je povrch díky nodozitám méně přehledný než u strum difuzních. Mechanická manipulace v bezprostřední blízkosti nervu, zvláště pak násilná luxace strumy, může vést k jeho přetržení. Častěji je však nerv poraněn zachycením peanem, bývá zavzat do stehu či ligatury většinou při podvazu arteria tyreoidea inferior nebo jejich větví. Operace recidivujících strum je pro poranění hlasového nervu nebezpečnější. NLR bývá častěji dislokován a rozhodujícím činitelem pro dislokaci je nové formování zbytků štítné žlázy. Nebezpečí poranění u recidivy je 8× větší než při operaci prosté strumy. V pozdním pooperačním období, trvá-li chrapot několik týdnů, je nutné myslet na poškození nervu tahem jizvy, fibrózou tkání, stehovými granulomy. Vzhledem ke gracilitě nervu může každý násilný postup vyvolat ochrnutí NLR. Následkem poškození nervus laryngeus recurrens jsou poruchy fonace a dýchání, různého stupně i trvání, mohou si vyžádat přechodně i trvale tracheostomii.
5.7 Příštítná tělíska
Příštitná tělíska pro svou anatomickou lokalizaci mohou být nechtěně odstraněna jako komplikace operace štítné žlázy. Z hlediska operačního přístupu a techniky operace se i jejich dalšími poruchami zpravidla zabývají chirurgové se zkušenostmi s operacemi štítné žlázy. Příštítná tělíska produkují parathormon, který reguluje metabolismus a hladinu vápníku a fosforu v krvi. Zvýšená hladina tohoto hormonu vede k hyperparatyreóze, snížená hladina způsobuje hypoparatyreózu.
Hyperparatyreóza a její formy
- Primární hyperparatyreóza je vyvolána nadprodukcí parathormonu. Příčinou bývá častěji adenom a hyperplazie příštítného tělíska. Méně často karcinom. Adenomy mohou být lokalizovány i atypicky, např. v mediastinu.
- Příznaky
- dlouhodobě může probíhat bez příznaků (vysoká hladina vápníku v krvi),
- osteodystrofie, bolesti kostí, kloubů, osteopenie, osteoporóza, chondrokalcinóza,
- postižení ledvin, nefrolitiáza, nefrokalcinóza,
- gastrointestinální potíže, nauzea, zvracení, zácpa, žízeň, pocení, vředová choroba, pankreatitida,
- kardiální potíže, poruchy srdečního rytmu, hypertenze.
- Sekundární hyperparatyreóza vzniká při nízké hladině vápníku v krvi a zpětnou vazbou dochází ke stimulaci sekrece parathormonu. Nejčastěji tomu tak bývá u onemocnění ledvin.
- Terciární hyperparatyreóza se objevuje při chronickém onemocnění ledvin v souvislosti s hemodialyzačním programem. U některých nemocných tak dochází k autonomní hyperplazii příštítných tělísek.
Diagnostika
Zejména se opírá o laboratorní vyšetření, stanovení hladiny vápníku, parathormonu. Z paraklinických vyšetřovacích metod se užívá zejména sonografie, někdy doplněna punkcí, výpočetní tomografie, scintigrafie.
Léčba
Léčení je převážně chirurgické, spočívající v odstranění příštítného tělíska nebo tělísek – paratyreoidektomie. Operační přístup je stejný jako při operaci štítné žlázy z kolárního řezu na krku. Laloky štítné žlázy uvolňujme a odklopujeme mediálně. Variabilita počtu i uložení příštítných tělísek je rozmanitá. Konzervativní léčba, předoperační vyšetření, příprava i pooperační péče je v rukou endokrinologa.
Hypoparatyreóza
Jde o sníženou hladinu kalcia a zvýšenou hladinu fosforu. Může vzniknout v souvislosti s operací štítné žlázy, poraněním nebo odstraněním tělísek. Vzácně vzniká na podkladě autoimunitního onemocnění, kdy vznikající protilátky působí proti příštítným tělískům. Často jsou postiženy i jiné žlázy s vnitřní sekrecí.
Příznaky
- známky tetanie (Chvostkův příznak),
- úzkost, labilita, deprese u chronických stavů se zvýšenou pohotovostí ke svalovým křečím,
- suchá kůže, změny nehtů, vlasů.
Léčba
Je řízena endokrinologem. Dle laboratorních nálezů se podávají preparáty vápníku a vitaminu D.
5.8 Použitá a doporučená literatura
- Dralle H. Rekurensparese nach Schilddrusenoperationen. Chirurg. 2005;76:797–800.
- Dvořák J. Štítná žláza, chirurgická anatomie, operační technika. Monografie. Praha: Sefira; 2000.
- Dvořák J. Rakovina štítné žlázy. Praha: Libri; 1997.
- Límanová Z, Něměc J, Zamrazil V. Nemoci štítné žlázy – diagnostika a terapie. Praha: Galén; 1995.
- Vyhnánek J, Duda M, Rýznar V, Hobza J, Mysliveček V, Vojáček K. Thyroid Surgery In Advanced Age. Acta Univ. Palacki Olomouc, Fac. Med. 1989; 123:169–175.
- Vyhnánek J, Duda M, Rýznar V, Hobza M, Mysli- veček M, Koranda P. Výsledky chirurgického léčení karcinomu štítné žlázy u 195 operovaných. Klinická onkologie. 1990;3(5):135–139.
- Vyhnánek J, Duda M. Problematika operací a reoperací štítné žlázy (49. Chirurgický deň Kostlivého) Bratislavské lék. listy. 1996;97(12)750–756.
- Mocňáková M, Vyhnánek J, Duda M. Neurostimu-lace–prevence poranění n. laryngeus recurrens při tyreoidektomii. Rozhledy v chirurgii. 2006; 85(9):441–445.
- Vyhnánek J, Mocňáková M, Duda M. Reoperace na štítné žláze a prevence poranění n. laryngeus recurrens. Slovenská chirurgie. 2006;3(5):8–11.