3 Onemocnění apendixu a Meckelova divertiklu
3.1 Onemocnění apendixu
3.1.1 Anatomické poznámky
Apendix (červovitý přívěsek, processus vermicularis, laicky „slepé střevo“) odstupuje z báze céka v místě, kde se spojují jednotlivé ténie. To je důležitá orientační pomůcka při hledání červa, který je uložen atypicky, nebo v terénu změněném pokročilým zánětem, který již přestoupil na okolí. Délka a uložení apendixu jsou velmi variabilní. Nejčastější jeho uložení jsou: subcekální, pelvické, ileocekální. Celkem často je uložen subserozně, sub-, retronebo laterocekálně. Jeho špička – apex – může dosahovat až ke spodině jater, v retroperitoneu se může dotýkat močovodu, v malé pánvi může mít intimní vztah k močovému měchýři, u žen k adnexům. Při nadměrné pohyblivosti céka, tzv. cékum mobile, se pak může nacházet v kterémkoliv místě v dutině břišní. Tato skutečnost je jednou z příčin často netypických příznaků a velmi obtížné diagnostiky. Vzácná je ageneze apendixu, často spojená s jinými anomáliemi zažívacího traktu. Výjimečná je i duplicita červovitého výběžku. Po narození obsahuje stěna apendixu velké množství lymfatické tkáně. Postupnou vazivovou přestavbou se její množství během adolescence redukuje.
3.1.2 Apendicitida a další onemocnění červovitého přívěsku
Nejčastějším onemocněním apendixu je jeho zánět – appendicitis. Může být také postižen řadou dalších patologií, jako Crohnovou chorobou, z dalších benigních změn je to mukokéla a potíže vyvolané cizopasníkem – škrkavkou. Vzácnější je nález karcinoidu v jeho benigní nebo maligní podobě. Sporadický je v této lokalizaci výskyt adenokarcinomu.
Appendicitis acuta
Zánět červovitého výběžku je častým onemocněním a jednou z nejčastějších diagnóz na chirurgických odděleních. „Průběh zánětu červa je nevypočitatelný a potměšilý, proto musí být do jasného rozhodnutí o léčbě hodinu od hodiny kontrolován“ (prof. Arnold Jirásek: Náhlé příhody břišní).Je nejčastější zánětlivou příhodou břišní, která postihne během života více jak 10% populace se stále vysokou letalitou až 3%. Diagnostika je nejobtížnější u dětí do 5 let a u seniorů. U obou věkových skupin probíhá většinou netypicky.Faktory, které se podílejí na vzniku apendicitidy, jsou: lokální zmnožení lymfatické tkáně (hlavně u dětí a adolescentů), porucha evakuace apendixu do céka (fibrózní změny, délka a uložení, koprolit, cizopasníci). V dnešní době je stále častěji uznáván vliv dysmikrobie navozené nadužíváním antibiotik.
- Patologický nález
Nejjednodušší formou zánětu je katarální apendicitis: appendicitis catarrhalis. Dalším stupněm je flegmóna. O pokročilosti flegmóny svědčí fibrinové nálety na stěně červa a v jeho blízkém okolí. Gangrenóznízměny mohou postihnout apendix celý nebo jen některou jeho část. Dalším stupněm je potom perforace – appendicitis perforans. Zánětem změněná stěnaapendixu vede k prosáknutí seropurulentního výpotku do okolí, kde je příčinou ohraničené nebo difuzní peritonitidy. Infekt a zánět, které nejsou tak agresivní, vedou k vytvoření periapendikulárního infiltrátu. V tomto případě je nemocný apendix zaobalen fibrinem, omentem a kličkami tenkého střeva a mluvíme o zánětlivém tumoru. U malých dětí vzhledem ke krátkému a gracilnímu omentu je tato možnost ohraničení zánětu červa prakticky vyloučena. Pokud červ do infiltrátu perforuje, vyvine se periapendikulární absces. Perforace apendixu může být způsobena za určitých anatomických předpokladů cizím tělesem. - Klinické projevy
Apendicitida vzniká většinou náhle. Obecnými příznaky jsou nevolnost a zvracení, které nepřináší úlevu. Neurčitý tlak ve středním mezogastriu se postupně přesouvá do pravého podbřišku a přitom se mění na stálou bolest. Tato se zhoršuje při pohybu, zvýšení intraabdominálního tlaku a při napětí stěny břišní při kašli. S rozvojem onemocnění se objevuje bolest v Mac-Burneyově nebo Lanzově bodu (Mac-Burneyův bod je na hranici zevních třetin spojnice mezi pupkem a spina iliaca vpravo, Lanzův bod na rozhraní dvou třetin vpravo na bispinální linii). Při vyšetření lze vyvolat bolestivou reakci a stažení svalstva na pohmat a poklep (znamení Pleniesovo). Bolest při dekompresi stěny břišní (Blumbergovo znamení – dekomprese v pravém podžebří a Rovsingovo znamení – dekomprese v levém podbřišku), nebo dokonce svalové stažení (défense musculaire) již svědčí pro šíření zánětu do okolí, zánět pobřišnice (peritonitis).
Tachykardie neodpovídá většinou jen lehce zvýšené teplotě. Dříve byl dáván význam Lennanderovu znamení (teplotní rozdíl v podpaží a v rektu ve prospěch teploty naměřené v konečníku + 1,6–2 °C) Toto jsou typické projevy onemocnění. - Zánět u atypicky uloženého apendixu má některé specifické projevy:
- pelvická apendicitis se často projevuje strangurií (bolest při močení, časté nepříjemné nucení na močení), nálezem erytrocytů v močovém sedimentu, průjmy. Při vyšetření per rektum nemocný udává bolest při tlaku špičky ukazováku na stěnu rektální ampuly;
- ileocekální nebo mez oceliakální apendicitis bývá diagnosticky obtížná. V popředí bývá poslechový a RTG nález parézy a známek lehkého subileu, netypická bolest bez vyjádřeného peritoneálního dráždění. Postupně narůstají zánětlivé laboratorní markery. Není výjimkou, že taková apendicitis se manifestuje až ve chvíli komplikace: mezikličkovými abscesy;
- retrocekální uložení zaníceného červa vyvolává nauzeu, bolest spíše v mezogastriu. Pokud nemocného uložíme na levý bok s napjatou lehce zanoženou pravou dolní končetinou, laterálně od Mac-Burneyova bodu vyvoláme tlakem bolest.
Apendicitida dětského věku je příčinou NPB u dětí v 90%. Probíhá velmi rychle a dramaticky. Dominantním příznakem může být zvracení.
Pokud dojde k perforační peritonitidě, jde o komplikaci, která končí fatálně až ve 30% (v literatuře někdy uváděno až 50%).
Malé neklidné dítě lze vyšetřit v náručí matky. Sledujeme zorničky. Děti z obavy z nemocnice potíže dissimulují. Na bolest způsobenou manévry při vyšetření bříška reagují miozou (Torrekův příznak). U malých chlapců palpace břicha při NPB vyvolá povytažení varlete (Rychlíkovo znamení).
Stařecká apendicitis naopak neprobíhá většinou tak dramaticky. Většinou se opouzdří jako infiltrát nebo periapendikulární absces.
- Klinický nález („5 P“)
- Pohled: bledost, skleslost, antalgické držení těla a antalgická chůze (pozorný lékař si povšimne opatrné chůze, nemocný jde zvolna, aby se vyvaroval zbytečných otřesů, šetří bolestivou stranu, je v lehkém předklonu vpravo a často si podvědomě rukou přidržuje pravý podbřišek),zkrácený dech a nepostupující dechová vlna na stěně břišní (známky ohraničené peritoniidy). K tomu přistupuje tachykardie 100/mina více, lehce zvýšená teplota 37,2 °C (lze zjistit vyšší teplotu v konečníku proti hodnotě v podpaží o 1,6–2 °C, tzv. Lennanderovo znamení).
- Poslech: „klid“ v dutině břišní, svědčící pro střevní parézu.
- Pohmat a Poklep: posouzení prohmatnosti stěny břišní, lokalizace bolestivé oblasti a dekompresní příznaky. Blumbergovo znamení. V místě, kde je udávána pohmatová bolestivost, zvolna zatlačíme prsty vyšetřující ruky do hloubky a potom náhle ruku oddálíme. Příznak je pozitivní, pokud vyšetřovaný reaguje bolestivě a udává bolest výraznější v druhé fázi tohoto manévru nežli při pozvolném tlaku na stěnu břišní. Rovsingovo znamení: Na straně opačné, nežli udává nemocný bolest, zatlačíme prsty vyšetřující ruky do hloubi a pak ruku rychle oddálíme, nemocný udává bolest v místě, kde je aktivní zánět. Pleniesovo znamení: Provádíme zvolna poklep po celé stěně břišní – nemocný udává bolest v místě zánětu.
- Per rektum: Nemocný leží na zádech s lehce pokrčenými dolními končetinami, kolena mírně od sebe. Vyšetřujeme zásadně z pravé strany.Na ukazováček pravé ruky, která je chráněna chirurgickou rukavicí, naneseme malé množství vazelíny nebo gelu. V rámci komplexnosti tohoto vyšetření, a také abychom vyloučili bolestivou reakci způsobenou jinými patologickými změnami, si všímáme okolí (fissura – prasklinka na hranici kůže a sliznice rekta, píštěl nebo velké hemoroidy). Indagace – zavedení ukazováku – musí být šetrná a pozvolná. K usnadnění indagace vyzveme nemocného, aby lehce zatlačil jako při defekaci. Všímáme si, jaký je tonus svěračů. Snížený bývá známkou zánětlivých změn v Douglasově prostoru. Většinou je to známka pokročilé peritonitidy. Bolestivost při vyšetření a vyklenutí prosáknuté stěny do lumen konečníku svědčí pro tvořící se absces Douglasova prostoru. Bolest na dohmat špičky ukazováku potvrzuje pelvickou formu apendicitidy. Při vyšetření u muže hmatáme vpředu prostatu. Je-li bolestivá, je to známka zánětu prostaty, a nemocný by měl být dále vyšetřen rovněž urologem. U ženy v tomto místě nahmatáme děložní čípek. Pokud s ním při zatlačení prstem lehce pohneme a přitom vyvoláme bolest, musíme pomýšlet na gynekologické onemocnění, nejspíše zánět adnex (vaječníků a podobně).Dnes se těchto klasických 5-P doplňuje standardně ultrazvukovým vyšetřením (UZ). Podezření na apendicitidu budí nález prosáknutí báze céka a okolních tkání, zvětšení lymfatických uzlin v této oblasti, prosáknutí a zduření apendixu. Při pokročilejším zánětu vede prosáknutí stěny apendixu k její „stratifikaci“, k projekci jednotlivých vrstev v ultrazvukovém obraze.Ženy, především ve věku, kdy mají cyklus, by měl standardně vyšetřit gynekolog k vyloučení gynekologického onemocnění.
- Paraklinické nálezy
- KO: lehce zvýšená leukocytóza (Le), eosinofilie.
- CRP: vyšetření „creaktivního proteinu“ a především vývoj a dynamika jeho hodnot je velmi citlivým ukazatelem zánětu. Vyšetření leukocytózy a CRP by mělo být provedeno vždy, opakovaně při kontrolách.
- Moč: zjištění většího počtu erytrocytů v močovém sedimentu může svědčit pro naléhání zaníceného červa na ureter. Může být známkou svědčící pro renální koliku.Tato laboratorní vyšetření se provádějí rutinně,následující vyšetření jen při obtížné diferenciální diagnostice. UZ se pro dnes snadnou dostupnost stává často součástí takřka každého vyšetření břicha:
- RTG prostý snímek břicha: dle lokalizace lehká distenze céka, ojedinělé hladinky v kličkách tenkého střeva.
- UZ: s touto diagnostikou musí mít vyšetřující zkušenost, potom je tato metoda přínosná.
- CT: jen při velmi obtížném rozhodování
- NPB, při komplikacích.
- Diferenciální diagnostika
Apendicitida je onemocnění velmi „potměšilé“ a může být napodobováno nebo napodobuje i jiné NPB a onemocnění jiných orgánů nejen dutiny břišní:- perforovaný vřed gastroduodena,
- akutní gastroenteritida,
- cholecystitis,
- renální kolika,
- akutní pyelonefritida,
- mezenteriální lymfadenitida,
- Crohnova nemoc,
- pneumonie u dětí,
- mimoděložní těhotenství,
- ruptura cysty ovaria, intermenstruální potíže – ovulační krize,
- torze ovariální cysty.
Appendicitis chronica
Jedná se o často používané označení recidivujících bolestí v pravém podbřišku. Zda se opravdu jedná o samostatnou nosologickou jednotku, je sporné. Raději mluvíme o bolestivém syndromu pravého podbřišku. Díky miniinvazivním přístupům především dívkám a mladým ženám doporučujeme laparoskopickou exploraci a apendektomii, pokud jiná vyšetření nevedla k vysvětlení jejich potíží. Často nalezneme dlouhý stočený apendix, někdy s přítomností koprolitů nebo s parazity.Léčebný postup se tedy neliší od akutního zánětu přívěsku a spočívá v jeho odstranění.
Další onemocnění apendixu
Jak již bylo uvedeno na počátku kapitoly, další patologie, jako Crohnova choroba, mukokéla, potíže vyvolané cizopasníkem – škrkavkou a vzácnější nález karcinoidu v jeho benigní nebo maligní podobě a postižení červu adenokarcinomem, jsou poměrně vzácné. Obvykle je diagnostikujeme jako akutní či chronický zánět červu a správná diagnóza se stanoví až při operaci či až na základě histologického vyšetření. Dostatečným výkonem je většinou apendektomie a jen výjimečně u zhoubného onemocnění se výkon rozšiřuje na pravostrannou hemikolektomii, zpravidla v druhé době.
3.1.3 Léčba
Léčba apendicitity a většiny ostatních patologií spočívá v odstranění červu – apendektomii. Ohraničený periapendikulární infiltrát (zjištěný palpačně, sonografií a eventuálně CT) bez známek peritonitidy v dospělém věku se léčí obvykle konzervativně antibiotiky, klidem na lůžku a lehkou bezezbytkovou dietou. Operace v této fázi by byla většinou velmi obtížná, ne-li nemožná, a proto je lépe provést apendektomii až po zklidnění v odstupu 4–6 týdnů (tzv.: á froid –„za studena“). U dětí je ohraničení zánětu jemným omentem velmi nejisté, a proto u nich i při podezření na infiltrát je indikována operace. Při periapendikulárním abscesu se zpravidla provede jen drenáž, protože vlastní apendix je zánětem zpravidla zcela destruován. Výkon se provádí v celkové anestezii. Řez je veden šikmo dle štěpnosti kůže mediálně od okraje lopaty kosti kyčelní. K abscesu pronikáme extraperitoneálně (bez otevření dutiny peritoneální), aby nedošlo ke kontaminaci dutiny břišní hnisem. Podél zavedené silné punkční jehly, kterou začně vytékat obsah periapendikální hlízy, provedeme její malou incizi. Otvor rozšíříme peánem a do dutiny vložíme perforovaný drén, který je vyveden mimo operační ránu. Vždy provedeme odběr na mikrobiologické vyšetření k cílené antibiotické terapii.
Nejen akutní apendicitis s projevy floridního zánětu, ale i diagnostická nejistota a obtíže, zejména u dětí a seniorů, jsou důvodem k operaci.
3.1.3.1 Klasická operace
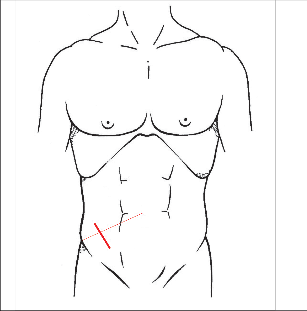
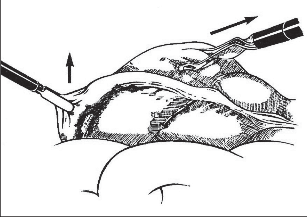
Pokud je diagnostika akutní apendicitidy jednoznačná, pokud z různých důvodů nechceme nebo nemůžeme operovat laparoskopicky, je optimálním přístupem do dutiny břišní „střídavý řez“ v pravém podbřišku (obr. 1).
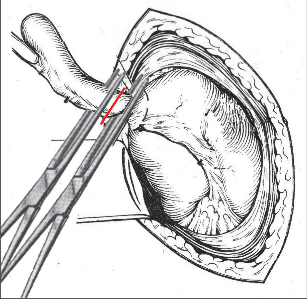
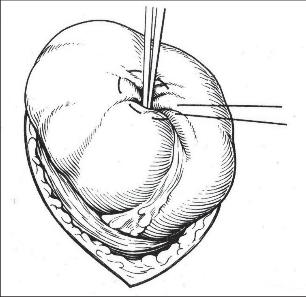
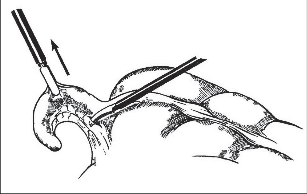
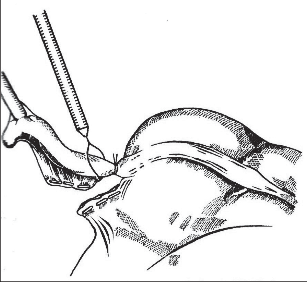
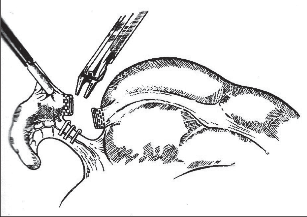
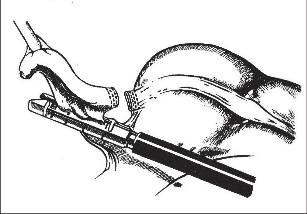
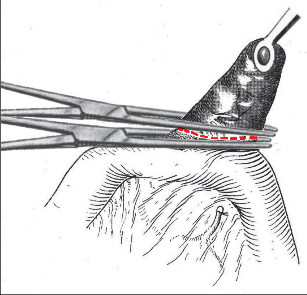
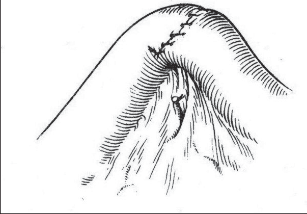
Kožní řez vedeme dle štěpnosti kůže od místa Lanzova nebo Mac-Burneyova bodu (viz výše) šikmo směrem mediálním. Jeho délka je závislá na habitu nemocného. Po protětí kůže a podkoží ve stejném směru protínáme aponeurózu zevního šikmého břišního svalu a pod ním rozhrnujeme podélně vlákna vnitřního šikmého svalu. Opatrně otevíráme peritoneum tak, abychom neporanili naléhající kličky střevní. Založíme jemné ekartery (háčky) do laparotomie. Pokud je v dutině břišní výpotek, odebereme před jeho odsátím vzorek pro mikrobiologické vyšetření. Opatrně do rány luxujeme (vtáhneme) bázi céka a za ním apendix. Nikdy nemanipulujeme tahem za apendix, který je zvláště při zánětlivých změnách křehký, stejně jako mezenteriolum a arterie apendikulární. Mohlo by dojít k jejich natržení. Jejich ošetření by pak bylo problematické a často si taková situace vynutí rozšíření laparotomie. Po vysunutí apendixu do rány odpreparujeme mezenteriolum v rozsahu 15–20 mm od báze a odstupující části processus vermicularis. Mezi peany mezenteriolum a v něm a. appendicularis protneme a oba konce ošetříme ligaturou – podvazem. Nyní naložíme dva peany na odstup červu z céka tak, abychom jej mezi nimi mohli oddělit (obr. 2). Okolí chráníme longetami napuštěnými ředěnou Betadinou. Skalpel předáme instrumentářce společně s peanem a apendixem. Tyto nástroje v dalším průběhu operace již nepoužíváme. Považujeme je za kontaminované. Sliznici pahýlu můžeme lehce požehat elektrokauterem a ošetříme jej tamponem smočeným v Betadině nebo jiném dezinfekčním prostředku (pozor na alergickou anamnézu nemocného). Pahýl pod peanem podvážeme. Kolem pahýlu apendixu se zakládá „tabáčkový steh“ (jehla je vedena serózou a svalovinou céka, neměla by proniknut do jeho lumen). Asistence zachytí pinzetou pahýl a opatrně jej vchlipuje do lumen céka. Operatér současně nad zanořeným pahýlem dotáhne a zauzlí tabáčkový steh (obr. 3). Takto ošetřené cékum vrátíme zpět do dutiny břišní. Pokud na apendixu nebyl zjevně pokročilý nález (zkalený výpotek v okolí, pokročilá flegmona s fibrinovými nálety nebo počínající gangrenózní změny), počínaje od ileocekálního spojení opatrně před ranou revidujeme asi 100 cm ilea a pátráme po anomáliích, především Meckelově divertiklu. Jeho ošetření je popsáno v další kapitole. U žen se snažíme přehlédnout uterus a adnexa. Na závěr pečlivě odsajeme výpotek v dutině břišní, můžeme provést výplach ředěnou Betadinou. Po odsouhlasení roušek a nástrojů po jednotlivých vrstvách uzavřeme laparotomii.
Při pokročilém nálezu můžeme dutinu břišní zajistit drénem, který nejlépe zavádíme kolem céka až do nejnižšího místa dutiny břišní do Douglasova prostoru. Drén zásadně vyvádíme mimo vlastní ránu a ke kůži jej fixujeme stehem. Je výhodné použít tzv. Redonův drén, tedy uzavřený systém kdy drén napojíme po uzavření dutiny břišní na podtlakový sběrný systém, který je kalibrován a dovoluje nám sledovat charakter výpotku a jeho množství. Pokud byly u pokročilé apendicitidy potřísněny i okraje laparotomie nebo kde předpokládáme komplikované hojení například pro vysokou vrstvu podkožního tuku, můžeme i tuto oblast zajistit drénem.
Antibiotika podáváme jen při pokročilé flegmoně a pokročilejších formách apendicitidy. Pokud mají být podána nejen profylakticky ale i kurativně snažíme se co nejdříve konzultovat mikrobiologa.
U nemocných obézních a při klinicky pokročilých známkách zánětu (známky peritonitidy) volíme raději dolní střední laparotomii. Řez na kůži vedeme ve střední čáře pod pupkem, snažíme se rozhrnout
okraje mm. recti abdominis. Dále protínáme v jedné vrstvě povázky a peritoneum ve střední čáře. Výhoda tohoto přístupu je v možnosti jeho rozšíření kolem pupku do potřebné výše.
3.2 Laparoskopická apendektomie
- Úvod
První laparoskopickou apendektomii provedl v Německu v roce 1983 Semm. Další zpráva je z Jižního Walesu z roku 1985 od Fleminga a o rok později referuje z australského Sydney Wilson o laparoskopicky asistované apendektomii. Rozbor souboru takto operovaných nemocných publikuje v Německu v roce 1987 Schreiber.
Po zvládnutí laparoskopické cholecystektomie,která se stala bazální operací na poli miniinazivní chirurgie, jsou další operační výkony odvozovány ze zkušeností s touto technikou a jsou nemalou měrou závislé na technickém vývoji nových nástrojů. Nejinak tomu bylo u apendektomie. - Indikace
Pokud nebyly komentáře k prvním laparoskopickým apendektomiím zdrženlivé, pak spíše vyznívaly negativně. Za mnohé uveďme názor, který vyslovil britský chirurg Wiliam Thompson: „…otevřená apendektomie je tak jednoduchá – nač ještě laparoskopickou techniku?“ - Připomeňme výhody miniinvazivního postupu:
- minimální traumatizace břišní stěny,
- výrazně nižší procento raných komplikací, Ŝ kratší doba pooperační rekonvalescence,
- snížení pooperačních bolestí,
- možnost explorace nejen oblasti malé pánve a pátrání po příčině potíží, pokud nebyly správně rozpoznány předem.
Výhody laparoskopie jsou tedy jednoznačné. Nicméně zejména výhodný je laparoskopický přístupu dále uvedené skupiny nemocných:
- ženy a dospívající dívky s nemocemi v oblasti malé pánve.
Symptomatologie pravého podbřišku je v této skupině populace velmi častá. Příčinou bývají ovariální cysty, endometrióza, salpingitida. Vyšetření ultrazvukem nebývá přesné a tak chybná diagnóza je uváděna až 46%. Navíc zde bývají často patologické změny na apendixu indukované základním onemocněním. Laparoskopie a explorace dutiny břišní, především malé pánve, je zde plně indikována. Většinou bývá vyřešena gynekologická příčina potíží. Současná apendektomie je plně indikována. - Nemocní s atypickou lokalizací abdominálních bolestí a potíží
Kompletní vyšetření zažívacího traktu, včetně nákladných metodik, jako je CT, MRI, mnohdy nepřináší jednoznačné vysvětlení potíží nemocného. Laparoskopie může objevit retrocékální „chronickou“ apendicitidu, resp. subhepatickou apendicitidu. Současný laparoskopický výkon předpokládá zkušenost s mobilizací céka a části ascendens. Pokud s touto možností počítáme, usnadní nám bezpečnost preparace uretrální cévka zavedená před operací vpravo. - Staří nemocní
Je známé, že apendicitida může u starých lidí probíhat zcela atypicky. Mnohé symptomy nebývají vyjádřeny. Proto při diagnostických pochybnostech je laparoskopie a dle nálezu apendektomie plně indikována. Jsou popsány kazuistiky, kdy tak byla nalezena perforovaná divertikulitida, tumor céka – jinak nediagnostikované. Díky laparoskopii pak byl zvolen optimální léčebný postup a především operační přístup. - Obézní nemocní
Laparoskopie jednak usnadňuje a zpřesňuje diagnostiku, jednak zajišťuje u této skupiny nemocných,náchylných k rané infekci a komplikacím většinou primární zhojení. Samotná apendektomie však bývá technicky náročnější. - Nemocní preferující zkrácení doby léčení
V některých kategoriích nemocných, sociálních skupinách, profesních skupinách je snaha co nejméně stonat. Jedná se o výkonné sportovce, manažery a podobně. Zde považujeme laparoskopickou techniku za ideální. - Příprava nemocného
Nemocný musí být před operací srozumitelně seznámen s důvodem operace a s alternativou jak otevřeného, tak endoskopického postupu, resp. kombinací obou. Obvyklá předoperační příprava spočívá ve vyprázdnění močového měchýře těsně před operací. U starších mužů a žen raději zavedeme permanentní močový katétr. Prázdný močový měchýř je důležitý právě při laparoskopické operaci. - Operační technika
Při facilitované operaci může dojít k propojení jak operace klasické, tak endoskopické – laparoskopické. - Mluvíme o výkonu „kombinovaném“. Rovněž může dojít k přechodu z metody laparoskopické na otevřenou po určité fázi, která nám operaci usnadní. V jiném případě můžeme laparoskopicky provést část preparace, pod kontrolou laparoskopu provést cíleně laparotomii a dokončit výkon otevřenou cestou – „laparoskopicky asistovaná operace“.
- Technika „OUT“
Pokud je podstatná část apendektomie provedena mimo dutinu peritoneální, potom hovoříme o technice „OUT“. Jedná se o laparoskopicky asistovaný výkon. Pokud jsou příznivé anatomické poměry, potom pomocí laparoskopie povytáhneme apendix i s mezenteriolem před stěnu břišní. Klasickým způsobem podvážeme mezenteriolum a cévní zásobení červa pomocí laparoskopie. V poslední době je k takové technice apendektomie používán jen jeden speciální operační laparoskop zavedený incizí na horním valu pupku (není podmínkou). Laparoskop díky optickému hranolu dovoluje i zavedení nástroje. Jsou-li topograficko-anatomické podmínky příznivé, apendix opatrně vtáhneme do portu a držíme jej klíšťkami.
Zrušíme kapnoperitoneum a potom opatrně tubus povytahujeme ven z rány. Zůstává navlečen na nástroji, kterým držíme apendix. Apendix přechytímedo peanu a dle potřeby původní incizi ještě rozšíříme o několik milimetrů (záleží na objemu mezenteriola a apendixu), abychom dostali mírně nad úroveň kůže i bázi červa s přilehlou stěnou céka. Obvyklým způsobem ošetříme a. appendicularis a bázi červa. - Ošetřenou bázi céka necháme sklouznout do původní polohy a na závěr ještě jednou na vodiči zavedeme laparoskop a zkontrolujeme celé operační pole,zda nedošlo následně ke sklouznutí ligatury, natržení mezenteriola a krvácení. Tato technika předpokládá speciální laparoskop s pracovním kanálem. Většina pracovišť takové vybavení postrádá. Běžný je postup následující. Po založení kapnoperitonea zavedeme zvykle na horním valu pupku 11 mm port (dle konkrétní situace lze použít „visiport“, tedy trokar, jehož hrot je z průhledného plastu. Zavádíme jej současně s vloženou optikou, takže během jeho průniku stěnoubřišní máme kontrolu a zavedení prvního portu je tak podstatně bezpečnější). Po zavedení prvního portu operační stůl sklopíme do Trendelenburgovy polohy(asi 20 stupňů hlavou dolů). Nyní již za vizuální kontroly zavádíme další 11 mm port nad symfýzou (pozor na epigastrické cévy, močový měchýř nebo dokonce ilický cévní svazek). Jemným grasperem revidujeme oblast báze céka, mezenteriolum a především apendix. Pokud jsou patologicko anatomické změny minimální a apendix je dostatečně volný, včetně báze céka, pokusíme se jej pozvolna vtahovat do tohoto portu. Zrušíme kapnoperitoneum a port i s nástrojem opatrně kroutivým pohybem vytahujeme. Opět zůstává navlečen na nástroj, který drží apendix. Tento přechytíme peanem, jemnými háčky roztáhneme měkké tkáně v místě incize tak, abychom volně povytáhli nejméně do úrovně kůže odstupující bázi červa a především mezenteriolum. Arterii a apendix ošetříme obvykle, ligaturami, a apendix sneseme. Necháme jej vklouznout in situ, na vodiči zavedeme znovu 11 mm port incizí nad symfýzou pod kontrolou optiky a revidujeme celé operační pole, oblast malé pánve, kličky tenkého střeva do vzdálenosti asi 80 až 100 cm od céka, tedy oblasti, kde se může nacházet Meckelův divertikl.
Pokud zjistíme pokročilejší nález, kdy by mohlo dojít k otevření, nebo dokonce roztržení zaníceného apendixu, nebo se nám tato technika nejeví bezpečná, pak ji nepoužijeme. Stejně tak v případech, kdy nález v oblasti červa nevysvětluje potíže nemocného, zavádíme další port paraumbilikálně na straně operujícího a pečlivě revidujeme celou dutinu břišní.
- Technika „OUT“
- Operační postup při laparoskopické apendektomii
Nemocný je v poloze na zádech. V celkové intubační anestezii mu zavedeme permanentní katétr.
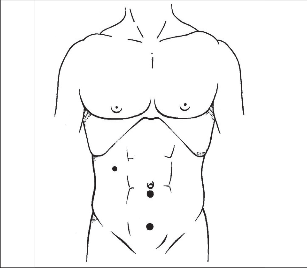
Vyprázdněný močový měchýř je podmínkou dobré orientaci v malé pánvi a prevencí jeho poranění. To je důležité zvláště při zavádění suprapubického trokaru. Sledování diurézy během operace, zvláště při prvních výkonech, které trvají většinou déle, patří ke standardnímu monitorování nemocných. U dětí a mladších operujeme bez katétru. Pokud je nezbytný, pak jej hned po ukončení výkonu odstraníme.Vedeme asi 10–12 mm dlouhý poloobloukovitý řez na dolním nebo horním valu pupku, kterým zavedeme Veressovu jehlu. Po dosažení kapnoperitonea 10–12 mm Hg jehlu odstraníme a zavedeme 10mm port. Trokar zavádíme směrem dolů v úhlu asi 30o, abychom se vyhnuli kolizi bodce s velkými cévami. Pro běžnou apendektomii tudy zavádíme prográdní optiku, která je zcela dostačující. Optika se sklonem 30–45° umožňuje bezpečné zavedení operačních portů a především optimální vizualizaci operačního pole. Po revizi peritoneální dutiny operovaného sklopíme do Trendelenburgovy polohy a mírně natočíme na levý bok. Operatér je na levé straně nemocného. Proti němu stojí asistent, který má po pravé ruce instrumentářku. Alternativou je,že operatér i asistent jsou na levé straně a instrumentářka je proti nim. - Vystačíme s jedním monitorem, který je umístěn šikmo od hlavy operovaného. Dnes ale ta pracoviště, která mají velký podíl laparoskopických operací, preferují monitory dva tak, aby všichni členové týmu měli pohodlný přehled o operačním poli a výkonu.
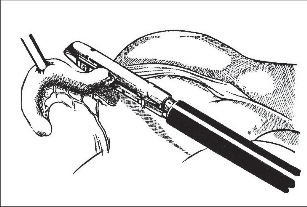
Další trokar o průměru 12 mm zavádíme pod optickou kontrolou ve střední čáře asi 2 cm nad úrovní symfýzy. Musíme dávat pozor, aby pronikající bodec trokaru neporanil močový měchýř. Pomocí disektoru nebo jemného grasperu se přesvědčíme o uložení céka a apendixu. To je důležité pro umístění třetího pracovního kanálu. Ten bývá umístěn laterálně vlevo paraumbilikálně. Dostačující je 5mm port (obr. 4). Zavádíme jím grasper nebo jiné klíšťky, které nezraní serózu céka nebo vzestupný tračník.
Tahem céka směrem k hlavě nemocného, vyluxujeme apendix k přední stěně břišní (obr. 5). Pokud nejsou zjevné pokročilé zánětlivé změny, přesuneme atraumatické klíšťky asi 1 cm nad bázi červa. Nyní uvolníme mezenteriolum v dostatečném rozsahu od apendixu (obr. 6). Dvěma klipy ošetříme v tomto místě mezenteriolum a v něm probíhající arterii apendikulární. Na hranici horního okraje „okna“ mezenteriolum přerušíme nůžkami s koagulací.Nyní zavedeme suprapubickým trokarem postupně tři kličky „endoloop“. První dvě postupně naložíme těsně nad sebou nad bází červa, mezi druhou a třetí ponecháme dostatečný prostor, abychom apendix mohli nůžkami protnout, tato třetí klička může být nahrazena klipem (obr. 7).Apendix vtáhneme do tubusu a odstraníme. Stejným portem zavedeme irigátor, odsajeme případný výpotek, opláchneme vlastní operační pole a přitom se přesvědčíme, zda není někde krvácení a zda je uzavření pahýlu apendixu dokonalé. Pokud nález nebyl významně pokročilý, revidujeme celou dutinu břišní, především ileum, kde pátráme po Meckelově divertiklu. Pokud to považujeme za vhodné, můžeme operační pole nebo Douglasův prostor zajistit Redonovým drénem.
Pod kontrolou odstraníme oba porty, vyjmeme z posledního optiku a po desuflaci dutiny břišní i tento trokar. V místě po zavedení 12mm trokaru je vhodné sešít i aponeurózu.
Konkrétní operační nález a morfologické změny mezenteriola a apendixu jsou důvodem k volbě jiné techniky. Popsaným oknem u báze červa můžeme zavést stapler „Endo GIA“. Jeho branžemi obejmeme apendix v místě jeho báze. Musíme dbát na to, aby tkáň střeva nepřesahovala značku na branži. Tato vymezuje aktivní linii přístroje – tedy oblast, která bude svorkami uzavřena (obr. 8). Přístroj odjistíme a po jeho plynulém stisku a pak uvolnění branží je apendix slepě uzavřen a oddělen od báze céka. Tato je rovněž uzavřena dvěma řadami svorek (obr. 9). Jak již bylo uvedeno, někdy jsme nuceni stapler použít opakovaně jak na apendix, tak i na mezenteriolum (obr. 10). Nicméně bude záviset na zvyklostech každého pracoviště.
Pokud k této komplikaci dojde, je pro osud nemocného důležitá včasná diagnóza. Opět nám může pomoci zavedený drén. Můžeme se pokusit o exploraci laparoskopem. Ale zavedení portů není bez rizika, orientace bývá ztížená. Laparoskopii spíše provedeme jako „asistovanou“. Toaleta dutiny peritoneální a její laváž a drenáž dle rozsahu peritonitidy jsou nezbytnou součástí ošetření pahýlu. Většinou se nevyhneme resekci báze céka. Podání antibiotik, nejlépe cíleně, je součástí léčby.
- Úskalí a komplikace laparoskopické apendektomie
- Krvácení
Příčin a zdrojů může být hned několik: a. apendikulární, poraněná vena mezenteria, krvácení z místa po zavedení trokaru. Nejdramatičtější je jistě krvácení při poranění velkých cév způsobené bodcem trokaru. Tomu se snažíme předejít opatrným zaváděním portů. Na některých pracovištích raději první trokar zavádějí bez bodce minilaparotomií, jejíž okraje nadzvedávají vhodnými nástroji nebo silnými stehy, kterými pak incizi kolem portu utěsní.
Arterii apendikulární vždy pečlivě ošetříme dvěma klipy, a pokud není v infiltrovaném mezenteriolu dobře patrná, potom raději používáme stapler. Preparujeme a revidujeme oblast kolem céka šetrně a traumatickými nástroji. Tak snížíme možnost poranění cév mezenteria na minimum. Porty odstraňujeme vždy pod kontrolou kamery. Případné krvácení v místě vpichu vyřešíme koagulací, klipem nebo propichovou ligaturou. Pokud byla operace obtížná, zajistíme operační pole Redonovým drénem, i když opakovaný proplach a odsátí poplachové tekutiny nesvědčí v dané chvíli pro krvácení. - Dehiscence pahýlu
Jedná se o jednu z nejobávanějších komplikací. Nejčastější příčinou je špatná volba způsobu uzavření pahýlu apendixu především s ohledem na lokální nález a anatomické podmínky. Použití koagulace při protětí apendixu, manipulace s pahýlem apendixu a naloženou kličkou může vést k povolení a následnému sklouznutí se všemi důsledky. V případě pokročilé apendicitidy, která postihuje i bázi červa, je nejbezpečnější použít stapleru a apendektomii provést spíše jako parciální resekci báze cékave zdravé tkáni. - Infekt rány
Vzniká kontaktem stěny břišní se zaníceným apendixem při jeho obtížné extrakci. Ta může být komplikována velikostí červa nebo tloušťkou břišní stěny operovaného. Jako prevence se proto doporučuje někdy perioperační podání vhodného antibiotika, proplach rány 3% peroxidem vodíku, užití preparátu typu Betadine, zajištění podkoží rány rukavicovým drénem. Zanícený apendix je nutné vložit do speciálního sáčku (endo bag, prst chirurgické rukavice, improvizovaný igelitový sáček, kondom…) a teprve takto jej extrahovat. - Ostatní komplikace
Sami jsme v jednom případě zaznamenali v pooperačním období vznik adnexitidy u dívky, kde byl při operaci nález na adnexech zřetelně negativní.
Zhojila se po podání antibiotik. Příčinou teplota neprospívání po výkonu, který byl jinak snášen velmi dobře, může být absces kolem části apendixu, která se při manipulaci oddělila a zůstala v dutině peritoneální.
Je potřeba pomýšlet i na dehiscenci ošetřeného pahýlu. Musíme si být vědomi, že miniinvazivní výkon nevylučuje vznik žádné z komplikací, jak je známe z konvenční chirurgie.
Laparoskopická apendektomie se dnes provádí zcela rutinně v zahraničí a na řadě našich pracovišť. Současné práce potvrzují její pozitivní přínos i u pokročilé formy apendicitidy spojené s peritonitidou, a to i u malých dětí.
- Krvácení
3.3 Onemocnění
Meckelova divertiklu
- Anatomické poznámky
Meckelův divertikl je pravou výchlipkou stěny ilea. Nalézáme jej většinou ve vzdálenosti 60–90 cmod Bauhinské chlopně. Je pozůstatkem duktus omphaloentericus. Výjimečně může být jeho vrchol spojen obliterovaným, ale zachovaným duktem s oblastí pupeční jizvy. Takovýto nález může jeho nositeli činit značné potíže, neobjasnitelné křečovité bolesti břicha a opakující se subileózní stavy. - Onemocnění divertiklu
Meckelův divertikl bývá nejčastějším náhodným nálezem. Pokud jde o jeho vlastní onemocnění,diagnostika je velmi obtížná. Před operací se daří spíše per exclusionem a je dána zkušeností diagnostikujícího lékaře, který na takovou možnost myslí. - Postižení zánětem
Cizí těleso, špatná evakuace obsahu divertiklu nebo indukce z okolí může být příčinou zánětu výchlipky. - Atopická přítomnost žaludeční sliznice
V takto atopicky lokalizované sliznici často vznikají krvácející ulcerace. Na tuto možnost musíme myslet při opakovaných projevech krvácení do zažívací trubice s projevy meleny nebo „rychlé pasáže“. V diagnostice může být úspěšná selektivní angiografie, pokud se jedná o krvácení intenzivní, nebo scintigrafie podáním značených erytrocytů. Ojedinělou příčinou perforační peritonitidy je perforace takového vředu. - Karcinoid
Při pátrání po karcinoidu, pokud má klinické a laboratorní projevy, je tato jeho lokalizace jednou z možných. - Patologický nález
Meckelův divertikl, jak bylo uvedeno, může být různě veliký: od pouhého náznaku vyklenutí až po několik centimetrů velkou výchlipku. Může být bez jakéhokoli patologického nálezu až po nekrotizující výchlipku, kterou nalezneme většinou ohraničenou v mezikličkovém abscesu. - Klinické vyšetření
Na onemocnění Meckelova divertiklu je třeba myslet v rámci diferenciální diagnostiky nejrůznějších obtíží. Může jít o projevy spojené s krvácením, obrazem perforační peritonitidy, specifické projevy karcinoidu, bolesti břicha, teploty, leukocytózu, parézu střevní nebo naopak dráždivé průjmy a anémii.
Nejčastěji se však s Meckelovým divertiklem setkáme v průběhu apendektomie – patologické změny nemusí být na apendixu zřetelné a nevysvětlují potíže nemocného. Potom vždy revidujeme distálních 100 cm ilea, kde můžeme nalézt změny na Meckelově divertiklu.
- Léčení
Při náhodném nálezu, například při apendektomii, můžeme malý divertikl vchlípit do lumen střeva.
Většina chirurgů vzhledem k popsané možné atopiitkáně a jiným změnám preferuje snesení divertiklupři bázi klasickým způsobem nebo pomocí staplerovétechniky. V některých případech, kdy báze divertikluzaujímá více jak polovinu obvodu střevní kličky, jetechnicky nejschůdnější klínovitá úsporná resekces anastomózou „end-to-end“. Jeho odstranění můžeme provést analogicky laparoskopicky stejnou technikou jako apendektomii. Pokud je báze divertiklu úzká, pak opět vytvoříme výše popsané „okno“ mezi nía mezenteriolem, které zaklipujeme a divertikl ošetříme technikou kliček „endo-loop“, kombinací kliček a svorek. Pokud je báze divertiklu široká, pak resekci provedeme pomocí stapleru „Endo GIA“ (obr. 11 a 12).
Poznámka na závěr
Flexibilní endoskopie se postupem času a vývojem techniky stala nejen metodou diagnostickou, ale i kurativní s velkými možnostmi do budoucna. Novodobá laparoskopie (rigidní endoskopie) primárně coby kurativní metoda se zase naopak suverénně stala i metodou diagnostickou. Metodou, která při diagnostických rozpacích po vyčerpání možností komplementu může vést ke správné diagnóze. Právě ve včasném řešení zánětlivých náhlých příhod břišních může významně ovlivnit mortalitu, ale i stále ještě vysokou morbiditu. Stále více proniká i do komplikovaných stavů v dětské chirurgii zánětlivých NPB, ukazuje se perspektivní a užitečnou pro nemocné s komorbiditami. Objevují se nové technologie, použití přístupu „single port“, je k dispozici miniinstrumentarium.
3.4 Použitá a doporučená literatura
- Duda M, Dlouhý M, Gryga A, Švach I. Laparoskopická appendektomie. V: Říha V, editor. Endoskopická chirurgie žlučových cest. Laparoskopická cholecystektomie. Sborník prací II. celostátní konference o laparoskopické chirurgii; 1993,24–26.
- Benešov u Prahy; 2, 1993, s. 152–155.2. Engström L. Appendectomy : assessment ofstump invagination: a prospective, randomizedtrial. Br J Surg. 1985;27:971.
- Engström L, Fenyo G. Appendicectomy: assessment of stump invagination versus simple ligation: a prospective, randomized trial. Br J Surg.1985;27:971–2.
- Fleming JS. Laparoscopically directe appendectomy. Aust N Z, Obstet Gynaecol. 1982;25:283–240.
- Gangal HT, Gangal MH. Laparoscopic appendectomy. Endoskopy. 1987;19:127–129.
- Gotz F, Pier A, Bachor C. Modified laparoscopicappendectomy in surgery: A report on 388 operations. J Surg Endosc. 1990;4:6–9.
- Gryga A. Laparoskopická apendektomie a resekce Meckelova divertiklu. In Duda M, Czudek S.,editoři. Miniinvazivní chirurgie. Třinec: Nemocnice Podlesí Třinec; 1996. s. 60–65.
- Chow A, Aziz O. Single incision laparoscopic surgery for acute appendicitis: feasibility in pediatricpatient. Dian Ther Endosc. 2010: 294958. Epub2010 Feb 4.
- Kala Z, Hanke, I, Neumann, Č. Modifikovanátechnika laparoskopicky asistentované apedektomie – transumbilikální přístup jedním portem.Rozhl Chir. 1996;75:15.
- Koleh A, Delibegovic S, et al. Laparoscopic appendectomy in the treatment of acute appendicitis. Med Arch. 2010;64(3):147–150.
- Leahy PF. Techniquo of laparoscopic appendectomy. Br J Surg. 1989;76:616.
- Lori L, Fritts MD, Rocco Orgando III MD. Laparoscopic Appendectomy. A Safety and Cost Analysis. Arch Surg. 1993;128:521–525.
- McAnen, OJ. Laparoscopic Versus Open Appendectomy. Lancet. 1991;338:693.
- Meador JH, Nowzaradan Y, Matzelle W. Laparoscopic cholecystectomy: New indications. Surg Laparosc Endosc. 1991;84:186–189.
- Minutolo V, Gaglian G. Laparoscopic appendectomy for acute appendicitis. Chir Ital. 2009;61(5–6):591–596.Nowzaradan Y, Westrnoreland JC. Laparoscopiccholecystectomy: New indications. Surg LaparoscEndosc. 1991;1:71–176.
- Pelosi Marco A. Laparoscopic Appendectomyusing a Single Umbilical Puncture (Minilaparoscopy). J Repro Med. 1992;37:588–594.
- Pier A, Gotz F, Bachor C. Laparoscopic appendectomy in 625 cases: From inovation to routine.Surg Laparosc Endosc. 1991;1:8–13.
- Planta L, Starý D. Laparoscopic versus laparotomic appendectomy for generalisatiom peritonitisin children. Skripta Med. Fac. Med. Univ. Brunensis 2010(2).Reddick EJ, Saye WB. Laparoscopicappendectomy. In: Zucker KA, Bailey RW, Reddick EJ. Surgical Laparoscopy. St. Louis: DualityMedical Publishing, Inc. 1991;227–39.
- Semm K. Endoscopic appendectomy. Endoskopy.1983;15:59–64.
- Schreiber JH. Early experience with laparoscopicappendectomy in women. Surg Endosc. 1987;1:211–216.
- Schreiber JH. Laparoscopic appendectomy inpregnancy. Surg Endosc. 1990;4:100–102.
- Schultz LS, Pietrafitta JJ, Graber JN, Hickok DF.Retrograde laparoscopic appendectomy: Reportof a case. J Laparosc Surg. 1991;1:111–114.
- Tuggle KR, Ortega G. Laparoscopic versus openappendectomy in complicated apendicitis. J SurgRes. 2010; 63(2): pp. 225–228.
- Verner T, Vraný M. Laparoskopická apendektomie. Chir Rozhl. 1994;73(4):171–172.
- Wilson T. Laparoscopicaly – asistent appendectomies. Med J Aust. 1986;145:551.
- Yeh CC, Wu SC. Laparoscopic appendectomy foracute appendicitis is more favorable for patientwith comorbidities. Nationwide populationbased study. Surg Endosc. 2011;25(9):2932–2942.Epub 2011 Mar 18.